La técnica de la cirugía endoscópica de mama
El uso de la cirugía endoscópica en prácticamente todas las áreas de la cirugía, ha demostrado numerosos beneficios tanto oncológicos como clínicos en los pacientes. En cirugía mamaria, estas técnicas no han llegado a desarrollarse universalmente.
La reconstrucción mamaria es una parte fundamental en el tratamiento curativo del cáncer de mama. Por supuesto el tratamiento oncológico es el primer paso, sin embargo, es importante restablecer la imagen corporal de la mujer que ha padecido un cáncer de mama para que se sienta curada.
Gracias a los avances en las técnicas, así como a la clara tendencia actual a realizar la mayoría de las reconstrucciones de forma inmediata, las pacientes pasan por este proceso de una forma más rápida, sin la necesidad de realizar un mayor número de intervenciones, aumentando la calidad de vida de una forma importante y recuperando la imagen corporal tras una mastectomía o una tumorectomía.
En las guías, la cirugía mamaria endoscópica incluye: mastectomía endoscópica con preservación del pezón ± reconstrucción inmediata con implante mamario para cáncer de mama, y disección endoscópica de ganglio linfático axilar o mamario interno/biopsia de ganglio linfático centinela para cáncer de mama.
Los informes indican que la cirugía endoscópica puede completar la misma operación quirúrgica mamaria a través de incisiones pequeñas y ocultas, con las ventajas de un menor sangrado, una recuperación más rápida y una mejor apariencia postoperatoria.
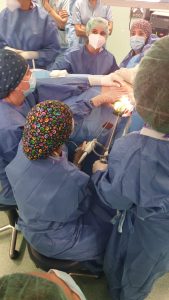
La cirugía endoscópica es superior a la cirugía convencional en cuanto a la rehabilitación física y psicológica de los pacientes postoperados. Actualmente, muchos hospitales en Asia han utilizado técnicas endoscópicas para la biopsia del ganglio linfático centinela, la disección del ganglio linfático axilar, la mastectomía total con preservación del pezón, la mastectomía radical modificada, la cirugía conservadora del seno y la mamoplastia parcial y reconstrucción del seno por cáncer de seno. La aplicación de técnicas endoscópicas en el tratamiento del cáncer de mama ha recibido amplia atención y exploración activa en la práctica clínica. Sin embargo, todavía hay una falta de evidencia de alto nivel.
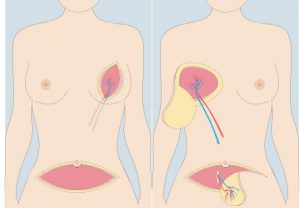
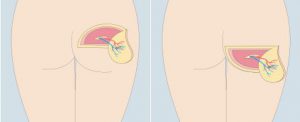
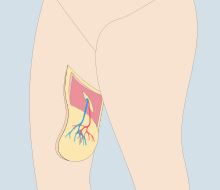
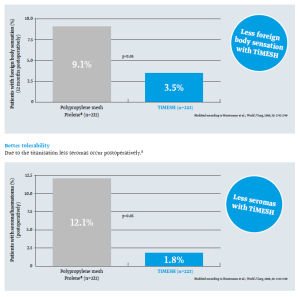
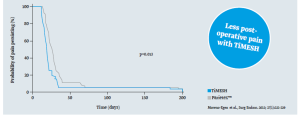
La cirugía endoscópica también aporta ventajas en la reconstrucción mamaria. En particular, la reconstrucción mamaria con implantación de prótesis se utiliza principalmente después de una mastectomía total. La incidencia de complicaciones perioperatorias es relativamente baja en pacientes que reciben resección endoscópica de la glándula subcutánea + reconstrucción mamaria inmediata con implante de prótesis.
Nuevas técnicas aplicando la endoscopia en reconstrucción mamaria con prótesis, así como con tejido propio de la paciente, y han sido publicadas en las revistas internacionales de nuestra especialidad con mayor impacto. La principal ventaja del empleo de la endoscopia en reconstrucción mamaria es que nos permite minimizar las cicatrices necesarias obteniendo los mismos resultados. Esto quiere decir que podemos realizar la misma cirugía sin añadir nuevas cicatrices, realizando cicatrices de menor tamaño o emplazándolas en lugares poco visibles como la axila, por ejemplo.
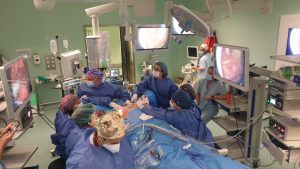
Además, la técnica es segura y en la mayoría de los casos permiten iniciar antes los tratamientos complementarios al no tener cicatrices recientes en la mama.
Los avances en las técnicas de reconstrucción mamaria son constantes. Cada vez nos encontramos con pacientes más jóvenes, lo que nos obliga a buscar tratamientos reconstructivos que, manteniendo un buen control oncológico de la enfermedad, sean lo más conservadores posibles.
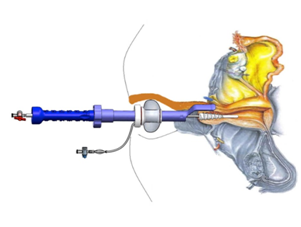
Para la técnica de la cirugía endoscópica de mama lo más apropiado es el Sistema de Ultrasonidos Innolcon que provoca menos daño térmico y tiene una mayor fuerza de coagulación.
El bisturí SG ofrece todo en uno: corte, coagulación, disección y sujeción para una mayor eficiencia operativa.

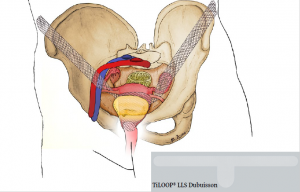
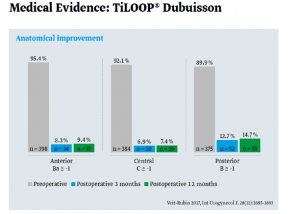




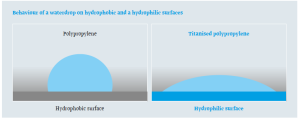
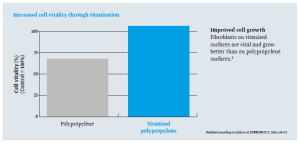
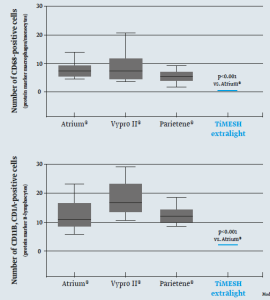
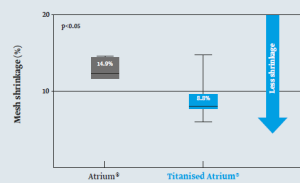


 Mas información: marketing@medicalcanada.es
Mas información: marketing@medicalcanada.es



 Mas información:
Mas información: